今回は意識障害の患者の診療です。
自分ならどうやって対応していくか、各問いに答えながら考えていきましょう!
- case presentation
- この時点での鑑別疾患は?
- ERでの初期対応をどのように計画するか?
- 心電図所見はどのように判断しますか?
- 中枢性病変を考えるが、CTにいくかMRIにいくか…?
- CTAの所見と、next stepは?
- 脳梗塞に対する血栓回収療法の適応は?
- MRI所見から、どのような介入がされたか?
- 動脈内治療の合併症は?
- 入院後の経過はどうだったか?
- 救急医として覚えておくべきポイント
case presentation
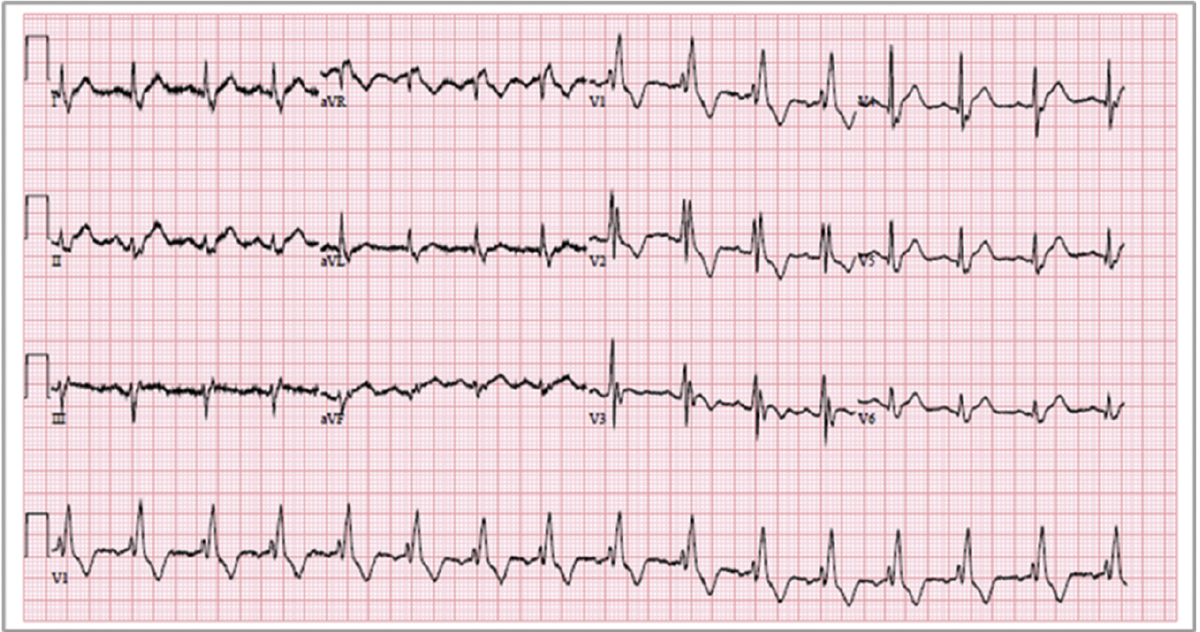
・ER到着時バイタル:BT37.1℃, HR94bpm, BP160/87mmHg, SpO2 95%
・瞳孔不同はなく、対光反射は両側であり
・指示に従って、瞬きをする/眼球を水平に動かすことは可能であった
・四肢を動かすことはできなかった
・近医にて脂質異常症を治療している
この時点での鑑別疾患は?
・ECG所見からはACSの可能性はあるが、重度の神経学的異常と関連するとは思えない
・脳幹梗塞または出血/椎骨脳底動脈解離/髄膜脳炎/てんかん発作などが鑑別に挙がった
・椎骨脳底動脈解離であれば特発性または外傷による二次的なものの可能性がある
◦頭痛/頸部痛、失語症や協調運動不全など
◦そして、この解離により脳幹梗塞を発症しうる
( Vertebral Artery Injury - StatPearls - NCBI Bookshelf (nih.gov)/Pol J Radiol. 2019 Aug 20;84:e307-e318./Clin Neurol Neurosurg. 2019 Dec;187:105561.)
・髄膜脳炎の可能性は低いかもしれない
◦免疫不全ではなく、発症が激烈かつ発熱もない
・中毒や代謝性障害も鑑別からは外せない
・痙攣後のpostictal stateの可能性もある
◦てんかんの既往やアルコール使用障害の病歴はなかったし、神経学的所見が合わないため可能性は低いか
・浸透圧性脱髄症候群(ODS)の症状は合致するかも
◦四肢麻痺があり、眼球運動機能を維持することしかできなくなる
◦原因は低Na血症の急速補正/重度の高血糖/低P血症など
◦ただし、前日まで元気だった人なので考えにくいかもしれない
(Eur J Neurol. 2014 Dec;21(12):1443-50./Ann Clin Biochem. 2008 Jul;45(Pt 4):440-3./Case Rep Neurol. 2015 Oct 1;7(3):196-203.)
Strokeやてんかんなどは疑いやすいでしょうか。
locked in syndromeみたいですね…。
ERでの初期対応をどのように計画するか?
・重度の神経学的異常があるため‘‘code stroke’’ protocolを発動した
→緊急での神経内科コンサルト/CT室への連絡がされた
◦NIHSSは23点であった
・神経診察をしたのちに、患者は口腔内分泌物が増えてSpO2 86%まで低下したため、酸素投与を行いSpO2 100%まで改善した
・確実な気道確保を行うため、RSIを行い気管挿管を行った
◦合併症なく成功した
◦propofol持続静注により鎮静された
・頭頚部CTA撮影のためCT室へ搬送された
・血液検査…Cre 0.79mg/dL, Na139mmol/L, CPK527U/L, 高感度cTnT 159ng/L, INR 1.0
代謝性障害ではなさそうです。血糖値は病院前で測定してくれているし。
やっぱり頭の疾患でしょうか。
まずは頭蓋内出血除外などの目的でCTに行くとは思いますが、CTAにするかどうかは意見が分かれるかもしれません。
脳梗塞を見越してCT perfusionに行けるなら行けばいくし(当院ではできない)、単純CTにとどめておいて迅速に検査できるならばMRI/MRAをするかも。
心電図所見はどのように判断しますか?
・ECG所見が神経学的異常に関連しているのか、脳卒中がECG所見を引き起こしているのか検討された
◦どちらかというと後者の可能性が高いと判断されていた
‣例えば、くも膜下出血後の心電図変化…のような感じ
‣非特異的ST変化、陰性T波、QT延長、心房細動、心室性期外収縮、徐脈など
(J Med Life. Jul-Sep 2015;8(3):266-71.)
研修医当直御法度百例帖第2版(通称青本)にも
「くも膜下出血で急性冠症候群とよく似た心電図変化をきたす」と書いてあります。
くも膜下出血に限らず、頭蓋内イベントではこのような変化を伴うことがあります。
深めの陰性T波はcentral T waveっぽいです。
この神経学的所見のときにはACSはあまり疑わないような気がします
(この症例検討では議論になっていますが)
中枢性病変を考えるが、CTにいくかMRIにいくか…?
・以下の理由からMRIではなくCT(CTA)を選択した
◦鑑別診断として脳卒中は外せないが、梗塞だけでなく出血の可能性も考えられる
◦最終健常時間から考えると、脳梗塞だった場合の血栓回収療法の適応はある時間帯
◦ER受診から画像検査までの時間を短縮することで治療までの時間を短縮可能
◦血栓回収療法をするのであれば頭蓋外血管(内頸/椎骨動脈など)についても検索したほうがよいとされている
(Stroke. 2019 Dec;50(12):e344-e418./J Neurointerv Surg. 2017 Apr;9(4):340-345./J Neurol Neurosurg Psychiatry. 2005 Nov;76(11):1528-33.)
頭蓋外血管を検索してしまう目的でCTAが選択されたんですね。確かに合理的かも。
MRAやると時間かかりそうだし、CTAで済ますのがreasonableかな。
確かに、以前取り扱った両側椎骨動脈閉塞による脳梗塞の診断の際にもCTAが選択されていました。
CTAの所見と、next stepは?
・上小脳動脈の分岐レベルでの脳底動脈閉塞が認められた

・最終健常時刻から6時間以上経過していたため、梗塞巣をより明確に判定するためにMRIが実施された
next stepはこうなるでしょう。
この時点で当院では対応困難になってくるので転院搬送を考慮する段階になりそう。
脳梗塞に対する血栓回収療法の適応は?