一般病床でもICUでも、「せん妄」は日常茶飯事だと思います。
「ハイハイ、またせん妄ね」とだけ暫定診断をつけて、
その背景疾患を探ることを怠ってしまうことはありませんか?
「抗菌薬関連脳症」( Antibiotic-associated encephalopathy :AAE)なんて考えたことありますか?
せん妄のような症状や、頭痛/けいれんなんて症状がでてくることがあります。
なんかおかしい!せん妄でしょ!なんて思っていたら、実はその患者は抗菌薬関連脳症かもしれません。
入院患者では感染症が原因になることがしばしばあり、抗菌薬投与がされていることが多いので鑑別には挙げておいていいと思います。
下痢をすれば抗菌薬関連下痢症やCDなんかは考えやすいですが、
こちらの脳症についても認知度が上がってくることを期待します。
以下の文献を参考にまとめました!
➀Bhattacharyya S, et al. Antibiotic-associated encephalopathy.
Neurology. 2016 Mar 8;86(10):963-71.
PMID: 26888997.
↑ 抗菌薬毎の脳症発症頻度が表で掲載されていてオススメ
②Xiao M, Huang X. Unmasking antibiotic-associated neurological disorders: The underminer in Intensive Care Unit.
J Clin Neurosci. 2021 Sep;91:131-135.
PMID: 34373018.
総論:AAEの特徴
患者背景とリスク因子
なんといっても腎不全がベースにある場合には、抗菌薬投与でAAE発症のリスクが高まることが多いです。
普段からよくお世話になっているセファロスポリン系は要注意です。
臨床的特徴
病態生理
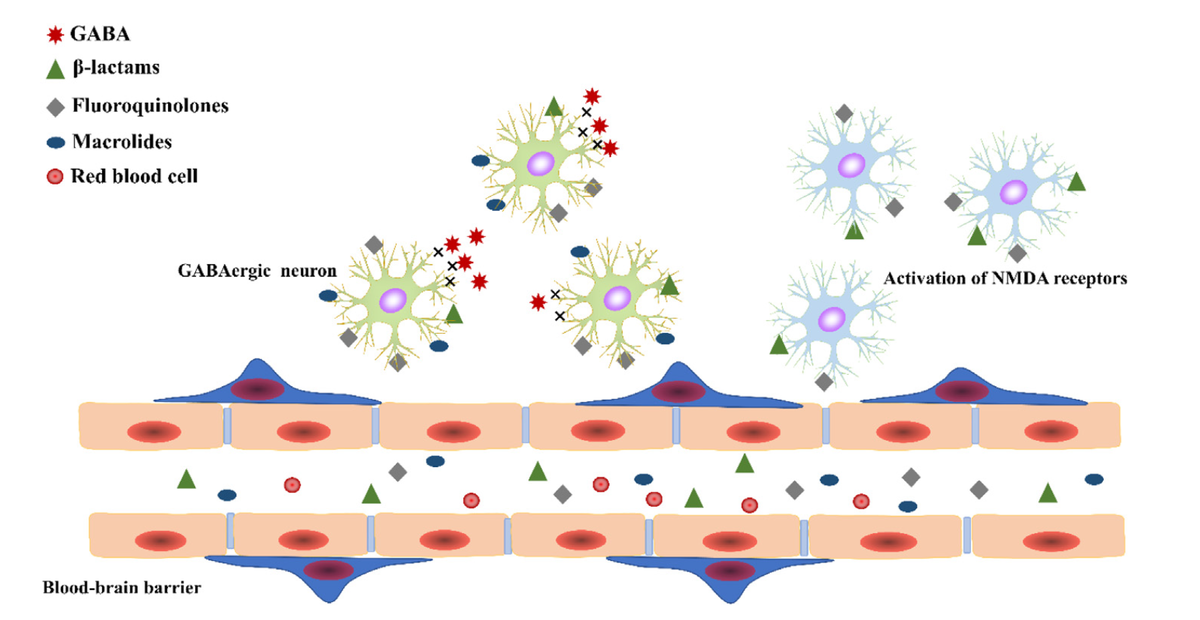
・βラクタム系/フルオロキノロン系はNMDA受容体を活性化して抗菌薬による神経障害を悪化させる
抗菌薬開始から症状発現/改善までの期間
検査

・セフジトレンピボキシルで両側前頭皮質下にT2高信号が認められたという報告もある
・脳波はAAE症例の70%で異常を認める
◦セファロスポリン関連脳症では95%で脳波異常あり
◦ペニシリン系…83%、シプロフロキサシン…83%、イソニアジド…69%
・トラフ値も参考になる
◦セフェピム中毒では中央値38mg/L(15-284mg/L)にまでなる
‣健常人のトラフ値は0.2-1.1mg/L
MRIや脳波が主力になりそうですが、抗菌薬のグループによっていずれの検査で陽性になりやすいかがおおむね決まっています(後述)。
抗菌薬投与とAAEの関連の強さ
・Naranjo scale scoreの中央値は、すべての抗菌薬で4であると使用されている抗菌薬によるAAEの可能性がある
◦非中枢神経感染症では中央値5
Naranjo scoreは聞いたことありませんでした。
以下の表のような10個の質問に答えて、5点以上であればAAEっぽい(中枢神経感染症を含む場合には4点以上)という判定になるそうです。
|
質問
|
YES
|
NO
|
不明
|
|
過去にもこの有害事象について確定的な報告が存在するか?
|
+1
|
0
|
0
|
|
有害事象は被疑薬投与後に出現したか?
|
+2
|
-1
|
0
|
|
有害事象は被疑薬中止後に改善したか?
|
+1
|
0
|
0
|
|
被疑薬を再投与した後に、その有害事象が再発したか?
|
+2
|
-1
|
0
|
|
被疑薬以外の原因はあるか?
|
-1
|
+2
|
0
|
|
プラセボを投与したときに、その有害事象は再発したか?
|
-1
|
+1
|
0
|
|
被疑薬は血液中から毒性濃度として知られる濃度で検出されたか?
|
+1
|
0
|
0
|
|
有害事象は被疑薬増量時に増悪または減量時に軽減したか?
|
+1
|
0
|
0
|
| 過去にその薬物または類似薬投与時に同様の症状を呈したことがあるか? |
+1
|
0
|
0
|
|
その有害事象は客観的な証拠によって確定されたか?
|
+1
|
0
|
0
|
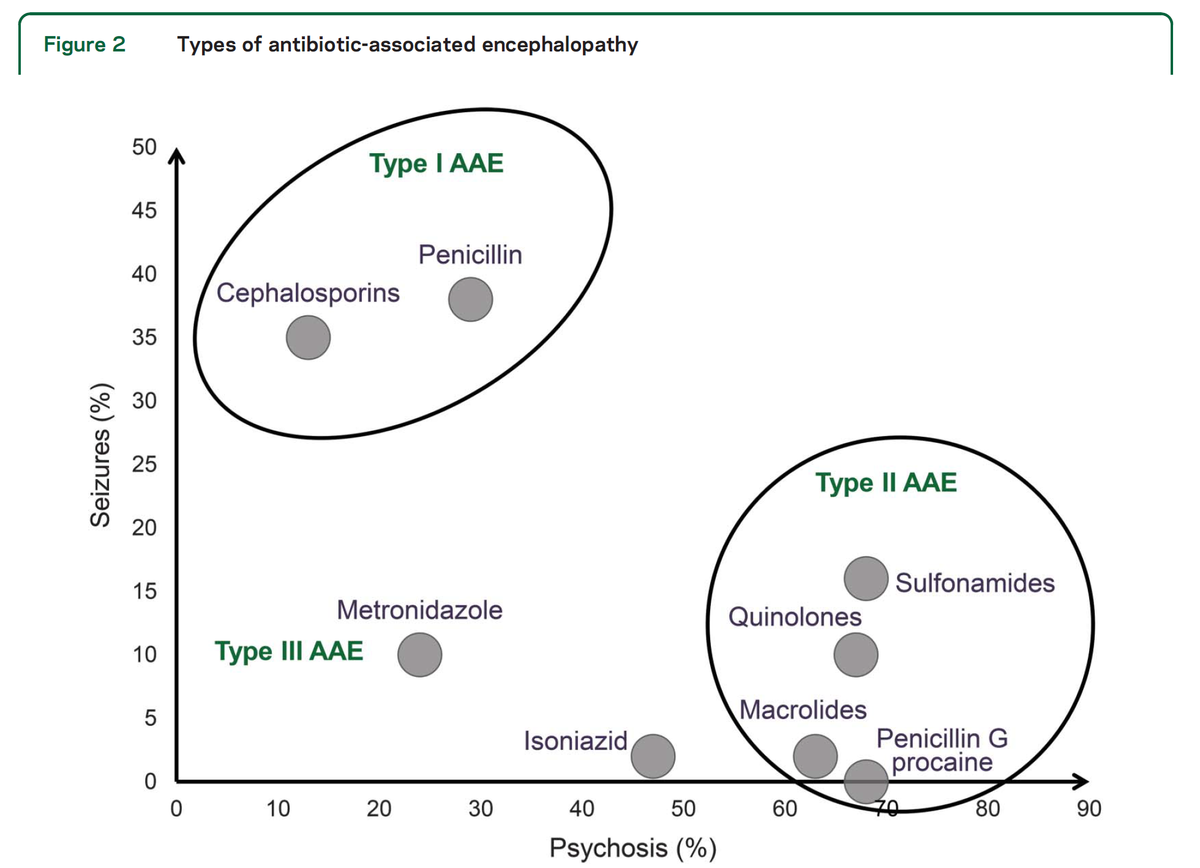
AAEの3つの異なる臨床表現型
・AAEには、臨床症状/時間的変化/検査の異常から3つのタイプに分けられる
※便宜上、Type1-3に分けて概説
|
|
type 1 |
type 2
|
type 3
|
|
抗菌薬開始~発症まで
|
数日
|
数日
|
数週
|
|
主な症状
|
けいれん
ミオクローヌス
|
精神病
けいれんはまれ
|
小脳失調
けいれんはまれ
|
|
検査異常
|
脳波異常
MRIは正常
|
まれに脳波異常
MRIは正常
|
脳波異常はまれ
MRI異常所見
|
|
主な抗菌薬群
|
βラクタム系
|
プロカインペニシリン
スルホンアミド
フルオロキノロン
|
メトロニダゾール
|
・発症まで抗菌薬投与から数週間~数か月
・精神病が多い
・けいれんはまれ
・脳波異常はしばしば認めるが、非特異的
表にまとめると概ね上記のように分類できます。
疑うきっかけを作るのに有用かもしれないです。
AAE各論:抗菌薬毎の特徴
ペニシリン系
・ペニシリンの神経毒性は1945年にWalker & Johnsonにより報告された
・発生メカニズムは、GABAの伝達が抑制され、濃度依存的にベンゾジアゼピン受容体と相互作用を起こすことによる
・投与量/腎機能/BBBが保たれているか/中枢神経系疾患/年齢などが神経毒性感受性の決定要因となる
・脳症として精神病症状(Hoigne's syndrome)/ミオクローヌス/振戦/痙攣などがある
・さらに、ペニシリンはT細胞を刺激して精神状態の変化を伴う薬剤性無菌性髄膜炎drug-induced aseptic meningitis (DIAM)を誘発することがある
・薬剤投与から、薬剤再投与から発症までの期間が次第に短くなることから、遅延性過敏症のメカニズムの関与が考えられている
・治療としてペニシリンの中止が必要
セファロスポリン系
・セフェピムの排泄は主に腎機能に依存する
・セファロスポリンによる脳症は、腎不全/薬剤の過量投与/既存の脳損傷などの状況下で発症しやすい
・セフェピムの神経毒性は、GABA受容体に濃度依存的に拮抗することと関連しており、ペニシリンと類似した機序が考えられている
・セファゾリンは、セフェピムやセフタジジムと比較してGABA A受容体への親和性が高い
・通常、セファロスポリンはBBBを通過できるのはごく一部
◦腎不全/過剰な曝露/有機酸濃度上昇/全身性炎症(特に敗血症)などがあると生物学的に活性がある状態で脳実質へ届き、神経細胞との相互作用が強化される
・セファロスポリンはβラクタム環を介してGABA A受容体に結合し、内因性GABAの結合を阻害することにより中枢の興奮を誘発する
・また、NMDA受容体の活性化も脳症のひきがねとなるメカニズムの1つとなっている
・セファロスポリンによる脳症の初期症状は精神状態の変化であり、その後ミオクローヌスや痙攣に進展する
・セファロスポリンの投与を中止して抗てんかん薬を投与するか、緊急血液浄化を行うことが一般的に有効とされる
◦迅速な治療が行われない場合には自然寛解することはない
・セファロスポリンはペニシリンと同様に、脳脊髄液中の特異的な薬物-IgG結合によりDIAMを誘発しうる
・具体的な神経毒性の濃度閾値はまだデータが不足している
◦retrospective studyによれば、トラフ値が15-20mg/Lに達すると神経毒性が引き起こされると報告
◦トラフ値が7.5mg/L以下であれば神経毒性のリスクはない
・eGFR<60の患者では特にモニタリングとTDMの実施が非常に重要
カルバペネム、イミペネム
・ペニシリン系やセファロスポリン系と同様の病態が引き起こされる
・GABA A受容体を遮断する以外にも、AMPA/NMDA受容体複合体と相互作用し、痙攣を誘発する
・イミペネムはGABA A受容体への親和性が高いため、他のカルバペネム系薬剤と比較して痙攣誘発リスクが高くなる
・腎機能障害/肝機能障害/中枢神経損傷の既往/高齢/敗血症はけいれんリスクが高まる
キノロン
・フルオロキノロン関連脳症では、混乱/振戦/精神病/けいれんなどがある
・高齢/低酸素血症/既存の中枢神経系疾患/電解質異常/甲状腺中毒症/腎不全/肝不全がある場合にはリスクになる
・GABAに似た化学構造がGABA A受容体と結合することに起因する
・NMDA受容体やリガンド依存性グルタミン酸受容体を刺激して痙攣閾値を低下させる
・さらにNSAIDsの投与があるとGABA A受容体が活性化され、けいれんをより発症しやすくなる
・特に腎不全の患者では、薬剤の中止と血液浄化を行う必要がある
・状況によっては休薬と同時に抗精神病薬を要することがある
メトロニダゾール
・メトロニダゾールはBBB通過性がよい薬剤
◦血中濃度と脳脊髄液濃度が同等
・メトロニダゾール誘発性脳症(Metronidazole-induced encephalopathy :
MIE)は1977年に初めて報告された
◦当初は見当識障害や記憶障害を呈していたと報告
・精神状態の変化/小脳機能障害/持続的なジストニアなどを伴うことが報告されている
◦急性虚血性脳卒中と類似した症状を呈することもある
・神経毒性の原因は血中濃度の高さではなく、累積投与量の多さによるとされている
・BBBを通過すると、神経細胞のRNAに結合してタンパク質合成を阻害、カテコールアミンと相互作用して神経毒ラジカルを産生し、神経細胞の軸索を変性させる
・ノルエピネフリンやドパミンを酸化することでスーパーオキシラジカルを生成し、中枢神経病変を引き起こす
・小脳症状:67%、精神状態の変化:33%、痙攣:15%が3徴候とされる
・メトロニダゾール関連脳症は画像診断可能であり、MRIで非対称性の白質病変、脳幹部および脳梁の対称的なT2での高信号など
・肝機能障害/腎機能障害/アルコール使用障害/神経刺激薬剤の使用はリスクが高い
・メトロニダゾールの中止によりほとんどの症例で患者は回復し、MRI所見も消失する
◦持続的な神経学的異常が持続する症例もまれにだが報告されている
・早期からメチルプレドニゾロンを投与することで、MIEの進行を防ぎ、神経学的異常からの回復を促進するために有効であると考えられている
マクロライド
・マクロライド系抗菌薬の中枢神経系への副作用は、しばしばポリファーマシーと関連がある
・用量依存的に中枢神経のGABAを阻害し、CA3錐体細胞の活動を高めることが知られている
・クラリスロマイシンは過眠症やナルコレプシーの患者に対して興奮剤としての役割を果たしている
・躁状態/混乱/興奮/せん妄などの症状を引き起こす可能性がある
・マクロライド誘発性脳症は、直接的な神経毒性/コルチゾールやプロスタグランジンの血中濃度の上昇/抗痙攣薬やSSRIなどのチトクロームP450で代謝される薬剤の使用などが要因と考えられている
・精神疾患/高齢/CKDはリスクとなる
・マクロライド系薬剤の投与を中止することで症状の改善が得られる
遭遇したことがあるAAEはメトロニダゾールとセフェピムくらいでしょうか。
そのほかはひょっとしたら見逃しているかもしれません。
有名な上記2種類の抗菌薬以外にもあらゆる抗菌薬で誘発されうるところは注意です。
まとめ
・特に高齢者や乳幼児、腎障害のある患者に不適切な量の抗菌薬が投与された場合に発症しやすい
・初期段階では可逆的ではあり、抗菌薬の即座の中止は患者の予後を改善することができる
◦メトロニダゾール関連脳症では全例でMRIに異常所見を認める
◦脳波異常は全AAEの7割ほどで認め、セファロスポリン関連脳症ではほとんどの症例で脳波異常が出る