けいれんに関する論文を読んでいると、
「現在ESETT trialが進行中である」という文言を何度も見かけていました。
ついにそのESETT trialがNEJMより発表されました。
さっそく読んでみました…!
が、納得したところと納得できなかったところがあります。
みなさんはいかがでしょうか?
N Engl J Med. 2019 Nov 28;381(22):2103-2113. doi: 10.1056/NEJMoa1905795.
Randomized Trial of Three Anticonvulsant Medications for Status Epilepticus.
痙攣重積への対応のおさらい
現時点ではAmerican Epilepsy Society(AES:米国てんかん学会)が2016年に発表したガイドラインが有名で、これを使用している方も多いのではと思います。
重要な表だけ掲載しておきます。
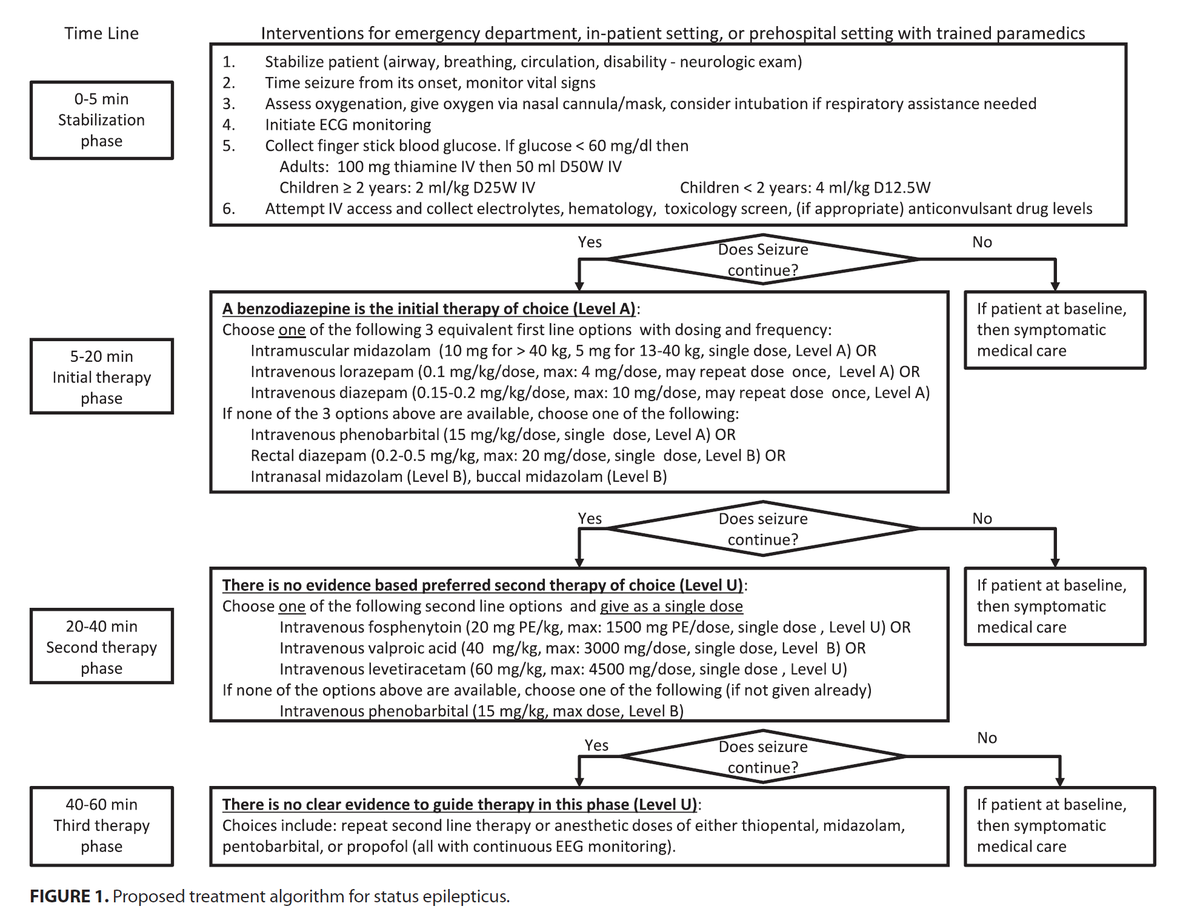
こんな感じです。
とても有名ですが、個人的にはあまりしっくりきません。
その理由は最後に書きたいと思います。
とりあえずこれが基礎です。
・けいれんを見たらまずはfirst line(initial therapy)としてベンゾジアゼピン投与
・ initial therapyで発作停止せず、20分間以上発作持続時にsecond therapyに移行することを推奨
・second, third therapyへとescalationしていく
※ちなみに、NCSガイドラインでは 全例でベンゾジアゼピンによるinitial therapy終了後に直ちにsecond therapyを行うことが推奨されています。
これは現在の私たちのpracticeに合致していると思います。
ESETT trial
思ったこと
本研究は言われているほど有用なのでしょうか?
以下の2点からあまり現実的ではないな、と思いました。。。
少なくともこれまでやってきたpracticeを変えるほどのことはないでしょう。
①日本で使用していない薬剤があるし、投与量もだいぶ異なる
…薬剤の問題
②そもそも2nd therapyってどうよ?
…痙攣重積に対する考え方の問題
①薬剤の問題
ESETT trialを経て、これから2nd line therapyについてのエビデンスが集積していくと思います。
それはいいのですが、そもそも現実的にはフェニトインなんて全く使っていませんでした(使っている人もまだいるかとは思いますが…)。
今回の研究でも分かったように、
低血圧や不整脈誘発リスクがありますし、
薬剤の相互作用も多すぎてなんとも使いづらかったです。
これらの有害事象は投与速度が速すぎると出やすい傾向にありますが、
けいれん重積の際にはあまり悠長なことは言ってられず、
「ばっと入れてばっと止まる」薬剤の方が好まれるのは自明でしょう。
また、前述していますがバルプロ酸は点滴薬は本邦では採用されていません。
なので、もともと投与速度をあまり考えなくてよいレベチラセタム一択でした。
ただ、レベチラセタムについても投与量は本邦使用量よりもだいぶ多いと思います。
この分野も抗菌薬のように欧米と同じようなdoseになる日が来るのでしょうか。
②痙攣重積に対する考え方の問題
特に言いたいことはこっちの問題です。
まずはおさらいですが、痙攣の患者はどのくらいの時間で止めるべきなんでしょう。
なるべく早く止める!が当たり前ですが、
よくみるガイドラインでは30分が目安になっていそうです。
時間経過によりどんどん合併症が増えます。
誤嚥性肺炎
横紋筋融解症→腎不全
高体温症
高K血症
アシドーシスなどなどです。
ESETTでも3人死亡していますが、けいれんは死亡する病態です。
心血管系へのストレスが強くなることで致死的不整脈が引き起こされます。。
さらに痙攣を止めないことには次の検査にも移れません。
こういった意味からとにかくなるべくはやく止めるべきだというのは納得だと思います。
個人的な対応方法
上記のことから、個人的な対応は以下です。
・まずはベンゾジアゼピン投与を行う
・それと同時にレベチラセタム点滴も開始してしまう
どうせベンゾジアゼピン投与して痙攣を止めた後は
維持療法としてレベチラセタムやらホスフェニトインやら使うだろうし、
これらの薬剤の効果が出てくるまでの時間がもったいないです。
これでだめそうなら早々に諦めて(少なくとも1-2回のベンゾ投与に反応なければ)
・または、挿管を避けるためにケタミン投与でしのぐ
などの対応をしています。
ケタミン投与は有効性がある報告が増えていますが、まだ推奨されているわけではなさそうなので現時点では奥の手です。
まとめ
・ESETT trialより、「2nd therapyのいずれの薬剤もけいれんを停止させ意識状態を改善させる作用については同等であり、有害事象も有意な差は認めなった」。
・2nd line therapyは初療開始時に同時並行で始めるのが良いのではないか。
・あまり2nd lineでひっぱらず、3rd line therapyを行なってなるべくはやく痙攣をとめる