週刊医学界新聞での連載がはじまりました!
2022年6月の全記事の中で、2番目にアクセスが多かったそうです!
まだご覧になっていない方は是非ご覧ください!
なにかのお役には立てるかもしれません。
そして、今後とも応援よろしくお願いします。
さて、PEAに関連して、週刊医学界新聞では記載しなかったことを書いてみようと思います。
ここからはちょっとアダルトな内容になります(研修医向けではありません)。
true PEAとpseudo PEA
ACLSガイドラインにおいては、心停止の分類として"PEA"はひとくくりにされています。
これは本当に正しい表記でしょうか?
(世界のガイドラインに向かって失礼!)
PEAは、実はさらに2分類されます。
true PEAとpseudo PEAです。
ちょっとかっこよく言うと、
true PEA = PRES:pulseless with a rhythm with echocardiographic standstill
pseudo PEA = PREM:pulseless with a rhythm with echocardiographic motion
なんて言われたりもします。
※PRESが紛らわしいのであまりこの用語は使おうとは思いません。
いずれも電気活動自体は認めますが、
・true PEA:心拍なし
・pseudo PEA:心拍あり
という違いがあります。
ひとくくりにされているPEAではありますが、
実は"心停止"と"重症ショック"を含有する用語なんです。
・true PEA = 心停止
・pseudo PEA = 重症ショック
そのため、本当はこれらの病態をひとくくりにすることには違和感があります。
対応も同じでいいんでしょうか?
生存率の違い
これらの2つの病態で、生存率が全く異なることが知られています。
PEA全体としてみると、生存退院率6%前後(asystoleでは1%くらい)です。
PEAは一般的に予後不良と考えられます。
ただし、HR>60bpmのPEAでは30日生存率が22%で、
神経学的転帰も良好であることが示されています。
(これは記事にも書きましたね)
ROSC率を検討した別の研究をさらってみると、
pseudo PEA:70%、true PEA:20%、asystole:23%という報告もありました。
やっぱりpseudo PEAとtrue PEAはこれだけ生存率やROSC率が異なります。
病態が違いますもんね(心停止とショックの違い)。
治療法の違い
病態が違うってことは治療法も異なりそうです。
ガイドラインでのPEAに対するマネジメントはそのうち変わるんじゃないかな~なんて以前は思っていました。
心停止にはアドレナリンで良いでしょうけど、
ショックにアドレナリンはあまり使いませんよね?
ご存知の通り、ショックの支持療法としての血管収縮薬の第一選択薬はノルアドレナリンで決まりです。
それに対して、アドレナリンは諸刃の剣的な薬物です。
頻脈性不整脈や高乳酸血症、血管過収縮による臓器虚血リスクなどが高まるため、ショックに対しての出番はそう多くありません。
ノルアドレナリン(とバソプレシン)が高用量になってきたときに最後の手段として使うことはありますけど。
ショックの支持療法として、心停止doseのようにアドレナリン1mgを静注することはリスクだけを増やしてしまうため、まぁやりません。
push dose pressorとして使うならかな~り希釈をして少量静注です。
上記から、pseudo PEA = ショックに対してアドレナリン静注をしてしまうとリスク > ベネフィットになりそうそうな気がします。
なので、界隈のexpert opinionもあってpseudo PEAにはノルアドレナリン持続静注を選択することもありました。
(ちょっと変な目で見られるし、ガイドラインからは外れる内容のためすぐにやめてしまいました)
今後、ガイドラインは変わってくるのでしょうか。
心停止と関連したちょっとしたTips
あとはPEAと関連したTipsを紹介しておきます。
CPRのときのpulse checkで頸動脈触知をしますが、
「触れてんのか触れてないのかわからない」こと、ありませんか?
私はよくあります。指先の感覚が腐っているのでしょう。
あとは自分もドキドキしているのかも。
実際、医療従事者による頸動脈の触知の精度はそう高くないことが研究で明らかになっています。
迷ったら心停止として対応せよ、は格言ではありますがいいことだけではありません。
もし脈拍があるのにないと判断されれば、血管作動薬が入り、不整脈を誘発する可能性があります(上述)。
また、pseudo PEAに対して胸骨圧迫をすることは不良な転帰と関連があるという研究もありました。
もし脈拍がないのにあると判断されれば、CPRの遅れにつながってしまいます。
ということで、脈拍の触知に自信がないときにはPOCUSの出番です!
心臓を見るために胸壁や心窩部から覗き見て…。
としてみても肥満などの体格の問題、ルーカスがついていて超音波を当てにくい、BMVにより胃が拡張しているなどの影響でうまく心臓が描出できないこともあります。
心臓を見ることに固執せずに、頸動静脈や大腿動静脈にリニアプローベを当ててみましょう!
・心拍なし(true PEA):圧迫により動静脈がつぶれる
・心拍あり(pseudo PEA):圧迫しても動脈はつぶれず、拍動が見える
※(J Emerg Med . 2019 Jun;56(6):674-679.)に動画があるのでオススメです。
これによりROSCの判断やtrue vs pseudo PEAの鑑別もより精度があがり、
慣れると触知よりも早くできる可能性があるので試してみてください。
特に確認がしにくい高度肥満や、もともと血圧が高くない小児なんかで有効です。
アルゴリズムの確認
さて、最後になりますが下記のアルゴリズムを見てください。
個人的には結構好きで使っています。
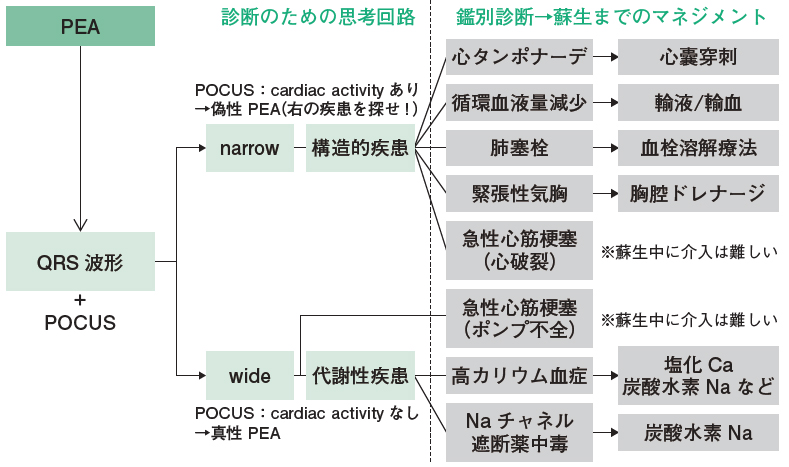
https://www.igaku-shoin.co.jp/paper/archive/y2022/3473_05
いや~、わかりやすくてなんとなく頭の中がすっきりしますよね。
しかしながら、上記のQRS波形を用いたアルゴリズムは、院内心停止においてはその有用性はなかったと報告されています。
(Resuscitation . 2016 Jul;104:34-9.)
なんだと~!!!
現場での覚え書き的にはすごく理にかなった考え方で親しみやすいので、たぶんこれからも使用していく予定ではあります。
でもあんまりウラはとれていないんだよな~というのが欠点でした。
一応、紹介しておきます。