Resuscitation Council UK (RCUK)より2021年版ガイドラインが発表されました!
PDF版が無料で読めます!
これはかなり痒い所に手が届く感じで、個人的には好きでした。
たとえば…
・体位についての記載がめっちゃ詳しい
・針は何G使えばいいの⁉
・誘因への曝露からどのくらいの時間で致命的な状態になるの⁉
・妊婦どうすんねん!?
・難治性アナフィラキシーを考慮するときとその戦い方はどうする!?
・経過観察時間って具体的にどのくらいすればよいの⁉
上記に疑問が少しでもあれば一読をオススメします。
そうでなくとも復習にどうぞ♪♪
- 旧ガイドラインからの主な変更点
- アナフィラキシーの定義
- 発症からの時間経過
- 病態生理
- アナフィラキシーの認識
- アナフィラキシーの初期診療
- アナフィラキシー初期診療に使用する薬剤
- 難治性アナフィラキシー
- 帰宅基準
- まとめ
旧ガイドラインからの主な変更点
旧ガイドラインは2008年に出版されたものでした(Resuscitation. 2008 May;77(2):157-69.)。
改訂版では以下が主な変更点となっています。
・アナフィラキシーに対するアドレナリンの筋注をより重視する
◦気道/呼吸/循環の異常が続く場合には5分毎に繰り返し投与する
・生後6か月未満の小児に対するアドレナリン投与量が規定された
・急激な姿勢の変化を避け、治療中は仰臥位(または呼吸状態に応じて半坐位)を維持することの重要性を強調
・適切な量のアドレナリンを2回投与したにもかかわらず呼吸器系や心血管系の症状に改善がない場合には、難治性アナフィラキシーと定義される
・抗ヒスタミン薬は"第三選択薬"であり、初期治療の気道/呼吸/循環の治療に使用すべきではない
◦特に皮膚症状が持続している場合には、初期安定後に非鎮静性の経口抗ヒスタミン薬を投与してもよい
・アナフィラキシー発症後の観察期間と退院のタイミングに関する推奨項目を追加
これから詳細をみていきます。
アナフィラキシーの定義
・突然発症、急激に進行する症状で、Airway±Breathing±Circulationに異常を認める
・多くは皮膚症状を呈する
・腹痛や嘔吐も症状となりうる
・多くは誘因を持つが、最大30%では誘因がはっきりしない
・皮膚/粘膜症状単独では、アナフィラキシーとは考えない
・10-20%の症例では、皮膚/粘膜症状はないか軽微である

※日本のガイドラインとは若干定義が異なります。
確かに誘因がはっきりしない症例や皮膚症状がない症例にしばしば遭遇しますが、この事実を知っておくことが見逃しを防ぐために重要と思います。
発症からの時間経過
・致命的なアナフィラキシーの場合、誘因への曝露直後に死亡することが多い
・致命的なアナフィラキシーにおいて呼吸停止が起きるまでの時間
◦食物アレルギー…約30分
◦虫刺症…約10-15分
◦薬剤の静注…約5分
・アレルゲン曝露から4時間以上経過してから心肺停止に陥ることはまれ

病態生理
・複数の炎症経路の活性化によりABCに問題が発生する
◦組織の浮腫や気道平滑筋の収縮(気管攣縮やwheeze)
‣食物アレルギーで最も一般的に認める症状
◦体液の血管外漏出…組織浮腫や循環血液量減少
◦distributive shockも組み合わさると…静脈還流減少、心拍出量減少
◦心筋機能低下も起きうる…心原性ショック合併
◦メディエーター放出…上室性頻拍などの不整脈
◦冠動脈への灌流低下…心筋虚血
◦腸内への体液漏出や平滑筋の収縮…腹痛

アナフィラキシーの認識
・アナフィラキシーは、アレルゲンにさらされた患者が急速に進行する皮膚症状と生命を脅かすABCの異常がみられる病態
・顕著な皮膚症状(顔面腫脹や全身蕁麻疹など)がアナフィラキシーと誤認されてアドレナリンが投与されることもあるため注意
原因(誘発因子)による特徴
|
|
食物
|
薬剤
|
虫刺症
|
|
好発年齢
|
修学前児童
|
高齢者
|
全年齢
|
|
典型例
|
呼吸器症状
|
循環>呼吸
|
循環>呼吸
|
|
発症
|
やや遅い(30分)
|
急激(静注5分)
|
急激(15分)
|
|
喘息/アトピー既往
|
あり
|
多くない
|
多くない
|
ABCの異常を探せ!
|
Aの異常
|
Bの異常
|
Cの異常
|
|
・気道の腫脹
◦咽頭や舌腫脹
◦咽頭閉塞感
◦嚥下困難
・嗄声
・stridor
|
・努力呼吸
・気管支攣縮
◦wheeze
◦持続する咳
・低酸素血症
◦SpO2<94%
・呼吸停止
|
・ショックの徴候
◦蒼白、冷汗
◦著明な頻脈
◦低血圧
・めまい
・意識障害
・不整脈
・心停止
|
アナフィラキシーの初期診療
・ABCDEアプローチで観察して以下のアルゴリズムに則って治療する

体位をどうするか
・すべての患者において楽な姿勢をとらせること
・ただし、以下の要因を考慮すること
◦急に立ち上がる/座る/歩行することにより致命的な状態になることがあるため少なくとも立たせたり歩かせたりしないこと
◦気道や呼吸に異常がある場合には、上半身を起こした体位がよいかもしれない
◦低血圧の場合には仰臥位にし、必要に応じて下肢挙上を検討すること
◦呼吸が正常だが意識が悪い場合には側臥位にする(回復体位)
◦妊娠中の場合には左側臥位で管理すること
ここまで体位について記載されたものはあまり見たことがありません。
当たり前のことかもしれませんがそれを当たり前にやることも意外とムズカシイものです。
(可能なら)トリガーを除去
・アナフィラキシーの原因であると疑われる薬剤を即座に中止する
・蜂に刺された場合には針を除去する
◦除去方法よりも早期の除去の方が重要
(Lancet. 1996 Aug 3;348(9023):301-2.)
蜂刺症の場合には針の残存が認められる場合があります。
実際のところ針の除去方法は、削り取ろうがつまんで取ろうが大差ないのでとにかく早く除去しようね、という対応でよいと思います。
心肺停止時の対応
・直ちにCPRを開始して最新のガイドラインに従って対応する
・心停止の場合にはアドレナリンの筋注は吸収が不確実であるため、通常通り静脈内もしくは骨髄路からの投与をすること
・長時間の蘇生が成功する可能性があるため諦めない(低体温のときと同様)
妊婦のアナフィラキシー
・治療は非妊婦と同様
・仰臥位により子宮が下大静脈を圧迫するため、妊娠20週(子宮が臍以上に触知)以降では左側臥位をとらせること
・下肢挙上の代わりに頭位を下げること
・仰臥位にせざるを得ない場合には用手的に子宮を左側に移動させる
難治性アナフィラキシー
・多くの場合にはアドレナリン筋注に反応がみられるが、反応が悪いこともある
◦2回目の投与を要する…約10%
◦3回以上の投与を要する…約2%
※別の項目で詳細を解説します
アナフィラキシー初期診療に使用する薬剤
アドレナリン
・アドレナリン筋注はアナフィラキシーに対する治療の第一選択薬
◦たとえ静脈内投与が可能な場合であっても原則は変わらない
・アドレナリン筋注は忍容性が高く、これによるリスクは最小限である
アドレナリン筋注
・あらゆるシーンにおいて第一選択
・静脈内投与よりも安全、ルート不要、簡単に投与できる
・最適な投与部位は「大腿部の中央1/3、前外側部」
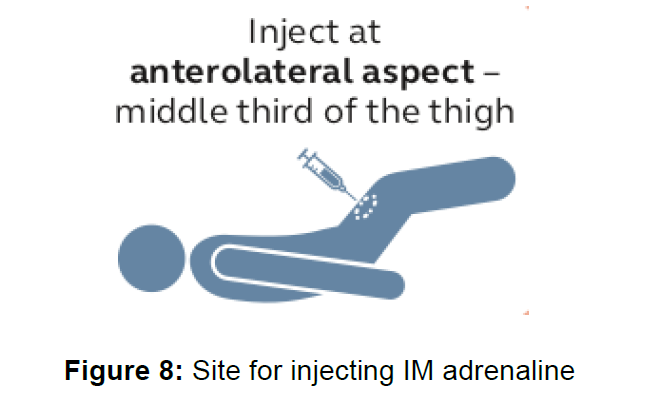
・使用する針は十分な長さがなければならない
◦緑(21G)または青色(23G)を使用すること

・投与量は以下を参照
◦年齢>12歳…0.5mg
◦年齢6-12歳…0.3mg
◦年齢6か月-6歳…0.15mg
◦年齢<6か月…0.1-0.15mg
※小柄な小児や思春期前では0.3mg筋注でよい
年齢によって投与量が分類されているのはわかりやすいかも。0.01mg/kgで体重換算してもよいけど、焦っていると計算を誤ったり、体重が90kgの人に0.9mg筋注!なんてしてしまうリスクを回避できるかもしれません。
・実は、推奨投与量に関する科学的根拠は実は乏しい
◦緊急時に安全かつ実用的に注射できると考えられる量に基づいている
◦これまでに国際的ガイドラインで使用されてきた用量を踏襲
・アナフィラキシーの改善に乏しい場合には、5分後にアドレナリン筋注を繰り返す
・2回目以降の投与部位は同側でも対側でもどちらでもよい
◦一部のガイドラインでは吸収を促進するため対側に投与を推奨してはいるが根拠は不明瞭
・アドレナリン投与による血管収縮のために顔面蒼白になることがあるが、これをアナフィラキシー増悪と認識するとアドレナリン過剰投与につながるため注意
・バイタルサイン測定+呼吸音を聴取することにより治療効果をモニタリングして、アドレナリン追加投与を要するか評価すること
・患者の背景因子による投与量調整は不要
アドレナリン静注
・周術期のアナフィラキシー治療には静注も筋注も使用が推奨されているが、基本的にはあらゆる領域において第一選択は筋注である
・基本的には適切な環境下で経験豊富な専門家によってのみ行われるべき
アドレナリン吸入
・喉頭浮腫による上気道閉塞の治療補助として有効な可能性はあるが、アドレナリンの筋注後にのみ有効であり代替手段ではないことに注意
酸素
・初期段階ではリザーバー付きマスクを用いて高用量酸素を投与すること
・酸素飽和度は94-98%を目標に調整する
◦高二酸化炭素血症のリスクがある場合には88-92%で調整
・気管挿管された場合には適切な酸素吸入濃度に設定しなおすこと
輸液
・低血圧/ショック/アドレナリン初期投与への反応が悪い場合
◦細胞外液500-1000ml(小児10ml/kg)急速静注
・必要に応じて投与量は考えること
◦重度の難治性アナフィラキシーでは3-5Lの輸液を要することもある
・静脈路確保が困難であれば骨髄路を確保すること
抗ヒスタミン薬
・アナフィラキシーの初期診療の一部としては推奨されない
◦効果がないばかりか、他の重要な治療が遅れる可能性がある
・アナフィラキシーの呼吸器/心血管系の症状の治療はできない
・皮膚症状に対する使用は可能
・状態が安定してから、非鎮静性抗ヒスタミン薬(セチリジンなど)の内服投与を考慮する
◦鎮静作用のあるchlorphenamineなどは使わない方がよい
・経口投与が出来ない場合には筋注や静注による投与を考慮してもよいが、急速な投与により低血圧を誘発する可能性があることに注意
・セチリジン投与量については以下
◦年齢<2歳…250mcg/kg
◦年齢2-6歳…2.5-5mg
◦年齢6-11歳…5-10mg
◦年齢≧12歳…10-20mg
・H2受容体拮抗薬併用についてはそれを支持するエビデンスがない
ステロイド
・ステロイドはアドレナリンよりも優先的に投与してはならない
・ステロイドの主な作用は初期段階よりも後期の炎症反応を抑制することにある
・喘鳴を伴う場合には早期のステロイド治療が有益である可能性はある
気管支拡張薬
・アナフィラキシーによる喘鳴がある場合には第一選択はアドレナリン筋注であることには変わりがないが、それに加えてsalbutamol±ipratropium吸入を考慮してよい
難治性アナフィラキシー
・アドレナリン筋注を2回実施したにも関わらず呼吸器/心血管症状が持続する場合と定義される
・迅速なABCDEアプローチを行い、致命的な病態に介入することを優先すること
・低用量アドレナリン静注を考慮すること
◦急速輸液は必ず行うこと
◦アドレナリン静注は心原性ショックだけではなく難治性アナフィラキシーの管理においても重要
・長時間の蘇生と集中治療を要する可能性がある(数時間~数日)
・可能で適応があればECMOを検討すること

難治性アナフィラキシーのリスク
・難治性アナフィラキシーには以下の要因が関与している可能性がある
◦アドレナリン投与の遅れまたは投与量が不十分
◦炎症性メディエータの継続的な放出による
◦アドレナリン反復投与による反応性低下(tachyphylaxis)
・難治性アナフィラキシーショックの治療においては、アドレナリン注入に引き続きバソプレシンなどを併用することも考慮される
アドレナリン静注
・難治性アナフィラキシーの場合には低用量のアドレナリン静注を行うこと
・末梢静脈または骨髄路から投与可能
・副作用(頻脈/不整脈/高血圧)のモニタリングをすること
|
難治性アナフィラキシーに対するアドレナリン静注
|
|
●準備
・継続的にモニタリングすること
‣ECG, SpO2, 血圧(最低5分毎)
・アドレナリン1mg+生食100ml
・投与経路は血圧計を巻いている側と反対側にすること
‣血管外漏出リスクになる
●投与方法
・0.5-1.0ml/kg/hrから開始する
‣中等症…0.5ml/kg/hr
‣重症(低血圧/低酸素血症)…1ml/kg/hr
・反応性に応じて調整する
‣5-10分毎に投与量調整
・頻脈/振戦/蒼白がみられる場合には投与量が多い可能性あり⇒中止か減量を考慮
●減量方法
・症状改善した場合には減量する(開始時の50%を目安に)
・全ての症状/徴候が消失して1時間後に、30分かけて段階的に減量して中止する
|
気道確保
・重度の上気道閉塞まで発症することはアナフィラキシーではまれ
◦喉頭浮腫に対するアドレナリンの効果が高いためと考えられる
・必要な場合には最も経験豊富な医師が行うべし
気管支攣縮への対応
・重度の気管支攣縮は、食物が原因である場合や小児で見られやすい
・アドレナリンに加えて気管支拡張薬を使用することも考慮
循環への対応
・静脈還流の減少は、明らかな循環障害がないように見える場合であってもアナフィラキシーではよくある
・輸液は500-1000ml bolus投与を行い、必要に応じて3-5Lほど要することがある
・アドレナリン以外の第二選択の血管収縮薬については、十分な根拠がなく施設のプロトコルに従う
心肺停止への対応
・通常の心肺蘇生に従って治療を行う
・アナフィラキシーによる心肺停止では長時間のCPR(ECPR含む)を検討すること
グルカゴン
・βblockerを内服している場合にはアドレナリンの効果が低い場合がある
◦十分な輸液とアドレナリン投与でも改善ない場合にはグルカゴン投与を考慮する
◦投与量…グルカゴン1mg静注に引き続き1-2mg/hr持続静注
帰宅基準
・初期治療に反応した患者であっても、その後に二相性反応がでることがある
・アナフィラキシーや軽度のアレルギー反応後に起立性低血圧を呈する症例も報告されている
・一時的にアナフィラキシーが改善しても、数時間後に症状が再燃することがある
◦約5%ほどの患者に発症する
・二相性反応が出るまでの時間の中央値は約12時間程度
・適切な観察時間については不明な分野
・以前のRCUKガイドラインでは16歳以上の患者は症状の発現から6-12時間経過観察すべきであるという勧告をだしていた
・しかし、最近のデータによれば二相性反応が出現した患者の50%を見逃す可能性があることが示唆されている
・リスク因子として以下が報告されている
◦より重症度の高いアナフィラキシー
◦初期治療としてアドレナリン複数回投与を要した
◦アドレナリン投与の遅延…発症から30-60分以上
◦二相性反応の既往がある
・二相性反応が致命的になることは非常にまれ
◦9000例のうち435例が二相性反応を呈したがそれによる死亡なし
・現在のエビデンスを基にした経過観察時間の推奨は以下
|
経過観察時間
|
適応
|
|
2時間コース
|
以下の全てを満たす場合
・発症から30分以内にアドレナリンが投与
・アドレナリン1回投与にて5-10分程度で良好な反応
・症状が完全に改善
・エピペンが処方されており、使い方もわかっている
・退院に際して再受診指示をしっかりできている
|
|
最低6時間コース
|
以下のいずれかを満たす場合
・アドレナリン筋注を2回要した
・二相性反応の既往あり
|
|
最低12時間コース
|
・3回以上のアドレナリン投与を要した
・重度の呼吸器症状を呈した
・徐放性医薬品や食品などアレルゲンの継続的な吸収がありえる
・症状の悪化に対応できない可能性がある
‣独居、救急医療へのアクセスが困難な地域在住など
|
まとめ
・アナフィラキシー治療の第一選択はいかなる場合においてもアドレナリン筋注!
・アドレナリン筋注は症状/徴候に応じて5分毎に繰り返し投与可能
・アナフィラキシーの30%では誘因がはっきりせず、10-20%には皮膚症状がないことに注意
・致命的なアナフィラキシーにおいて、誘因曝露から呼吸停止までの時間は食物30分、虫15分、薬物静注5分
・原則的には患者が楽な体位で対応すればよいが姿勢の急激な変化を避けること。低血圧ならば仰臥位±下肢挙上、呼吸困難あれば半坐位、妊婦は頭位を下げて左側臥位
・アドレナリン筋注は大腿中央1/3の前外側部、21Gまたは23G(針の長さ25mm)で行う
・アドレナリン投与量は年齢で決定することも可能
・十分な輸液を行うこと
・アドレナリン筋注2回に反応が乏しい場合に難治性アナフィラキシーと定義して治療のギアを変える
・難治性アナフィラキシーに対してはアドレナリン静注を考慮する
・アドレナリン静注は、1mg/1ml+生食100mlを0.5-1ml/kg/hrで開始する
・βblocker内服中でアドレナリン筋注に反応が乏しい難治性アナフィラキシーの場合にはグルカゴン静注を行う
・アナフィラキシーの二相性反応は5%ほどの患者に発症し、発症までの中央値は12時間程度